Cirurgia Bariátrica
Quem deve fazer?
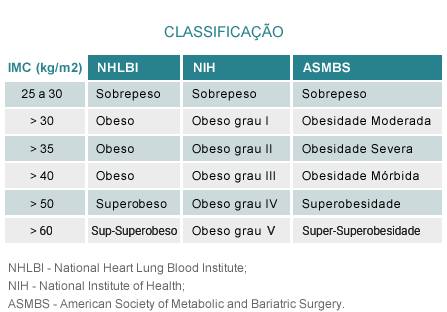
O método mais usado para diagnóstico da obesidade é o cálculo do IMC, ou seja, o índice de massa corporal ou índice de Quetelet, que é o peso (Kg) dividido pelo quadrado da altura (m). A faixa de peso normal, considerando-se o IMC, varia de 19 a 25 Kg/m². Pessoas com IMC de 25 a 30 são consideradas como acima do peso enquanto aquelas entre 30 e 40 já são classificadas como obesas.
Critérios legais para realização da cirurgia
O Conselho Federal de Medicina (CFM) regulamentou através das portarias 1942/2010, 2131/2015 e 2172/2017 a cirurgia bariátrica e metabólica. É necessário IMC entre 35-40Kg/m2 associado a pelo menos uma comorbidade a constar: hipertensão arterial, diabetes tipo II, dislipidemia (colesterol e triglicerídeos elevados), apneia severa do sono, artropatias (coluna lombar, quadril, joelhos, tornozelos e pés) ou então IMC acima de 40Kg/m2 sem necessariamente apresentar alguma das comorbidades acima descritas. No caso da cirurgia metabólica, ou seja, em pacientes com o Diabetes do tipo II, alguns critérios devem ser respeitados:
- IMC entre 30-34.9Kg/m2;
- Idade entre 30 e 70 anos;
- Duração do diabetes inferior há 10 anos;
- Refratariedade ao tratamento clínico;
- Não possuir contraindicações ao tratamento cirúrgico.
Avaliação pré-operatória
Os candidatos à cirurgia para redução de peso devem ser submetidos a uma avaliação pré-operatória completa, com a finalidade de identificar e tratar fatores de risco que possam alterar o bom resultado do procedimento cirúrgico. O cirurgião e a equipe são os responsáveis pela solicitação dos exames pré-operatórios, bem como o encaminhamento aos outros profissionais relacionados, como endocrinologista (desconsiderar se o paciente vier encaminhado de outro endocrinologista), fisioterapeuta respiratório, nutricionista, psicólogo ou psiquiatra, cardiologista e pneumologista (se necessário), ortopedista (se necessário), angiologista (se necessário) e anestesiologista.
Uma vasta gama de exames laboratoriais devem ser coletados, bem como a realização de endoscopia digestiva alta com pesquisa do H. pylori, ecografia de abdômen, raio-X de tórax, ecodoppler venoso de membros inferiores, exames cardiológicos e outros exames que forem necessários a critério clínico de cada paciente.
Internação Hospitalar
O paciente precisa estar em dieta líquida nas últimas 24 horas e jejum de líquido nas últimas 4 horas, com exames pré-operatórios realizados e devidamente avaliados pela equipe multidisciplinar, consulta pré-anestésica realizada, termo de consentimento informado assinado e, em caso de convênios médicos, com as guias liberadas.
Cirurgia
A anestesia é geral, e a prevenção da trombose venosa profunda (TVP) é feita com compressão pneumática intermitente de membros inferiores por 24 horas (bota pneumática), anticoagulantes, meia elástica e deambulação precoce (4 horas após a cirurgia), além de incentivador respiratório (respiron). O período de internação é em média de 24 horas podendo se estender, dependendo da recuperação de cada paciente. A dieta líquida é iniciada poucas horas após a cirurgia.
Laparoscopia
Hoje em dia todas as cirurgias são realizadas por Laparoscopia, com 5 a 6 pequenas incisões, sem a necessidade de dreno abdominal. As vantagens vão além de puramente estética, incluindo também menor dor pós-operatório, menor chance de infecção de feridas, menor chance de hérnias incisionais e recuperação mais rápida com mais precoce retorno às atividades habituais.
Tipos de Cirurgia Bariátrica
Atualmente no Brasil, existem 3 modalidades de Cirurgia Bariátrica aprovadas pelo Conselho Federal de Medicina para realização nos pacientes obesos. Elas são chamadas de cirurgias restritivas, cirurgias mistas e cirurgias disabsortivas.
Dentre os procedimentos restritivos, ou seja, aqueles que apenas reduzem a capacidade volumétrica do estômago, estão a gastrectomia vertical (Sleeve Gastrectomy), a Banda Gástrica ajustável e os métodos endoscópicos do Balão Gástrico e da Gastroplastia Endoscópica.
Dentre os procedimentos mistos, ou seja, aqueles que reduzem bastante o tamanho do estômago e associam um pequeno desvio intestinal, estão a cirurgia de Bypass Gástrico ou de Fobi-Capella. É o método mais realizado no Brasil.
Dentre os procedimentos disabsortivos, ou seja, aqueles que reduzem o estômago e associam um grande desvio intestinal, estão o Duodenal Switch, o SADI-S e a cirurgia de Scopinaro.
E se houver perda excessiva de peso?
Caso isso aconteça, uma avaliação nutricional, psicológica ou psiquiátrica e do cirurgião é mandatória. O paciente, na verdade, nunca deve perder o acompanhamento com a equipe multidisciplinar, evitando deste modo complicações como a desnutrição.
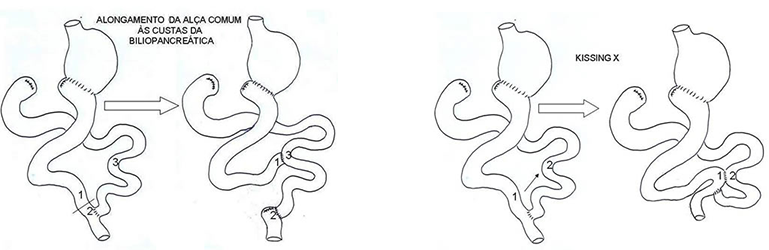
Caso o paciente necessite de cirurgia para reganhar peso, a melhor opção consiste em aumentar a área de absorção do intestino através de uma anastomose (costura) entre os segmentos do intestino que levam só o alimento (alça alimentar) com o segmento excluído do trânsito (alça biliopancreática). Essa cirurgia é conhecida como “Kissing X” e pode ser realizada por laparoscopia.
Quais são os exames necessários no Pré-Operatório?
PRÉ-OPERATÓRIO GASTROPLASTIA
|
• Parcial de Urina |
• Cortisol • TGO• TGP • Bilirrubina total e frações • Albumina • TSH • T3 • T4 livre • Ácido úrico • Hemoglobina glicada A1c • Ácido fólico • Capacidade de lig. Ferro • Vitamina B12 • Vitamina D • Paratormônio • Insulina • Cálcio urinário |
A cirurgia é eficaz?
Em geral, o sucesso da cirurgia bariátrica é definido pela perda de 50% ou mais do excesso de peso corporal e pela manutenção desse peso pelo período mínimo de cinco anos. Muitos pacientes perdem peso rapidamente e continuam a perder até 18 a 24 meses após a cirurgia. A maioria perde de 50% a 80% do seu excesso de peso.
Seguindo as orientações pós-operatórias da equipe multidisciplinar, a maioria dos pacientes ganha pouco peso nos próximos anos após o tratamento cirúrgico. Cerca de 10% dos pacientes volta a ganhar peso em virtude, principalmente, da alimentação rica em carboidratos como doces e massas, bebidas hipercalóricas como álcool e refrigerantes e da falta de exercícios físicos e retornos pós-operatórios com a equipe.
Quais são as principais doenças relacionadas à obesidade?
Várias doenças crônicas têm seu risco aumentado em pacientes portadores de obesidade. As principais são:
- Doenças cardio e cerebrovasculares como infarto do miocárdio, acidente vascular cerebral (derrame), hipertensão arterial, dislipidemia (colesterol e triglicerídeos elevados);
- Diabetes melitus;
- Artropatias (doenças degenerativas articulares dos joelhos, tornozelos, bacia e coluna);
- Apneia do sono;
- Esteatose hepática (gordura no fígado), podendo até mesmo evoluir para cirrose;
- Depressão, baixa auto-estima, doenças psicológicas;
- Doença do refluxo gastroesofágico e pedra na vesícula biliar;
- Alterações hormonais e sexuais;
- Aumento do risco de câncer em vários órgãos;
- Varizes e inchaço nas pernas;
- Pancreatite;
- Risco elevado de morte.
Quem deve fazer o Tratamento Clínico?
O tratamento clínico tem seu lugar na preparação dos pacientes obesos para a cirurgia, pois a perda de peso de 5% a 10% prévia ao procedimento cirúrgico contribui para redução de algumas complicações pré e pós-operatórias, bem como facilita o ato operatório.
Existem complicações?
Como todo procedimento cirúrgico, a cirurgia bariátrica pode apresentar riscos. Essas complicações são muito menos frequentes nos dias de hoje, devido à melhoria dos instrumentais cirúrgicos e dos grampeadores, das instalações hospitalares, melhoria das habilidades técnicas do cirurgião, equipe multidisciplinar mais engajada e experiente, além do melhor preparo do paciente no pré-operatório.
Mesmo assim, complicações podem ocorrer, como:
- Atelectasia do pulmão e pneumonia;
- Trombose venosa profunda;
- Embolia pulmonar;
- Hemorragias;
- Hérnias incisionais e internas;
- Infecção de ferida operatória;
- Úlceras e estenoses da anastomose do estômago com o intestino;
- Fístulas das anastomoses e estenoses;
- Anemias;
- Desnutrição;
- Perda de peso insuficiente e reganho de peso;
- Diarreia e evacuações com gases fétidos;
- Pedras na vesícula biliar;
- Óbito.
Todas essas complicações ocorrem em uma incidência muito pequena, mas, devem ser sempre esclarecidas para o paciente e seus familiares, bem como, consentidas e assinadas no termo de consentimento específico para cada procedimento a ser realizado.
Quando acontecem os retornos pós-operatórios?
Os retornos geralmente são na primeira semana com cirurgião e nutricionista. Durante os 15 primeiros dias é necessário total cuidado do paciente, orientando-o a não realizar esforços, não dirigir, evitar relações sexuais, respeitar a dieta orientada pela nutricionista e as recomendações de fisioterapia respiratória e motora, além de meia elástica.
Geralmente, realizamos um segundo retorno com 30 dias de pós-operatório para checar se a perda de peso está satisfatória (cerca de 10% de perda do peso com 30 dias de cirurgia) e a evolução da dieta também, bem como o aceite e a ingesta dos suplementos vitamínicos. Neste período libera-se o paciente para atividade física.
Os primeiros exames laboratoriais são realizados com 3 meses de pós-operatório. Aqui espera-se perda de 16% a 18% do peso inicial nos casos de Bypass Gástrico. Com 6 meses realizam-se novamente os exames laboratoriais, bem como endoscopia digestiva alta e ecografia de abdômen. Aqui espera-se a perda de 24%-25% do peso inicial nos casos de Bypass Gástrico.
Com 1 ano de cirurgia novamente realizam-se exames laboratoriais. A perda ponderal gira entre 30% e 35% do peso inicial. Com 18 meses de pós-operatório novamente os exames laboratoriais e a perda ponderal chega ao seu máximo, girando entre 35% e 40% do peso inicial nos casos de Bypass Gástrico. Retorno semestrais ou eventualmente anuais são solicitados a partir de então, dependendo de cada paciente.
Quando posso engravidar?
É extremamente recomendado que mulheres em idade fértil usem métodos anticoncepcionais nos primeiros 18 meses após a cirurgia, a fim de evitar danos ao seu próprio corpo e ao feto em decorrência de carências vitamínicas e minerais. A utilização do DIU é recomendado, pois, além de ter excelente eficácia contra a gestação, evita também a menstruação excessiva e consequente piora da anemia pós-operatória. Nos casos com desvio intestinal como Bypass Gástrico e Duodenal Switch, evita-se a pílula anticoncepcional devido a sua absorção deficiente.